Achillodynie-Haglundexostose
DEFINITION/ENTSTEHUNG
Wie bei vielen Sehnen im Körper, können auch bei der Achillessehne Schmerzen aufgrund degenerativer Veränderungen auftreten. Repetitive oder ungewohnt starke Belastungen können gelegentlich als Ursache gefunden werden. Übergewicht oder zusätzliche Fehlstellungen des Fusses gelten ebenfalls als Ausloser solcher degenerativer Veränderungen. Meistens lässt sich allerdings kein eigentlicher Auslöser feststellen.
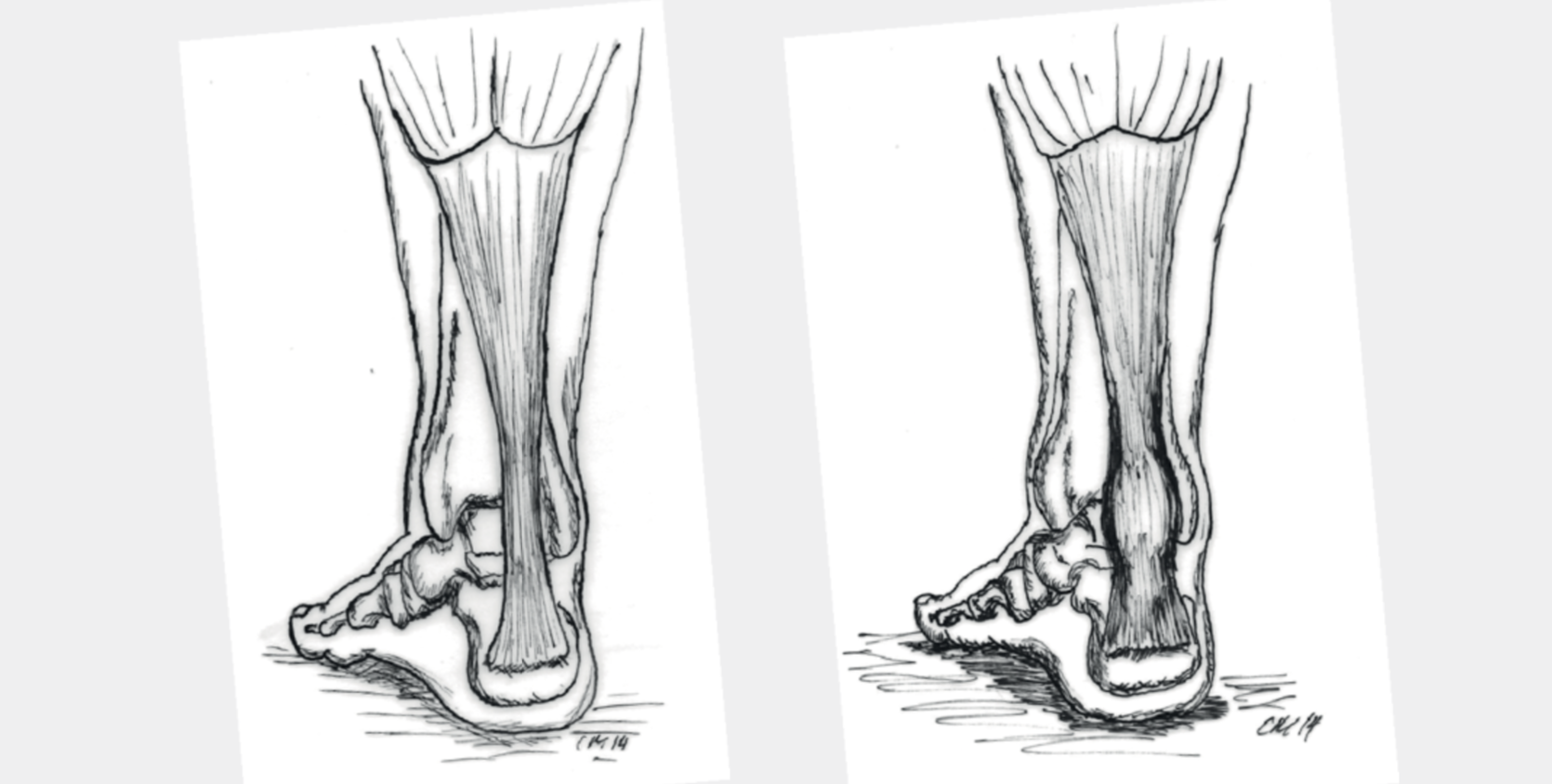
Abb. 1: Normale Achillessehne (links) und Verdickung an typischer Stelle (rechts)
Typischerweise findet sich bei der Achillodynie die Degeneration ca. sechs Zentimeter oberhalb des Fersenbeines. In dieser Höhe ist die Durchblutung der Sehne auf Grund anatomischer Gegebenheiten geringer als an anderen Orten. Auffallend ist die spindelförmige, meist schmerzhafte Schwellung in diesem Bereich (Abb. 1). Am zweithäufigsten ist der Achillessehnenansatz betroffen. Hier können neben den degenerativen Veränderungen auch Verkalkungen und Spornbildungen auftreten (Abb. 2).
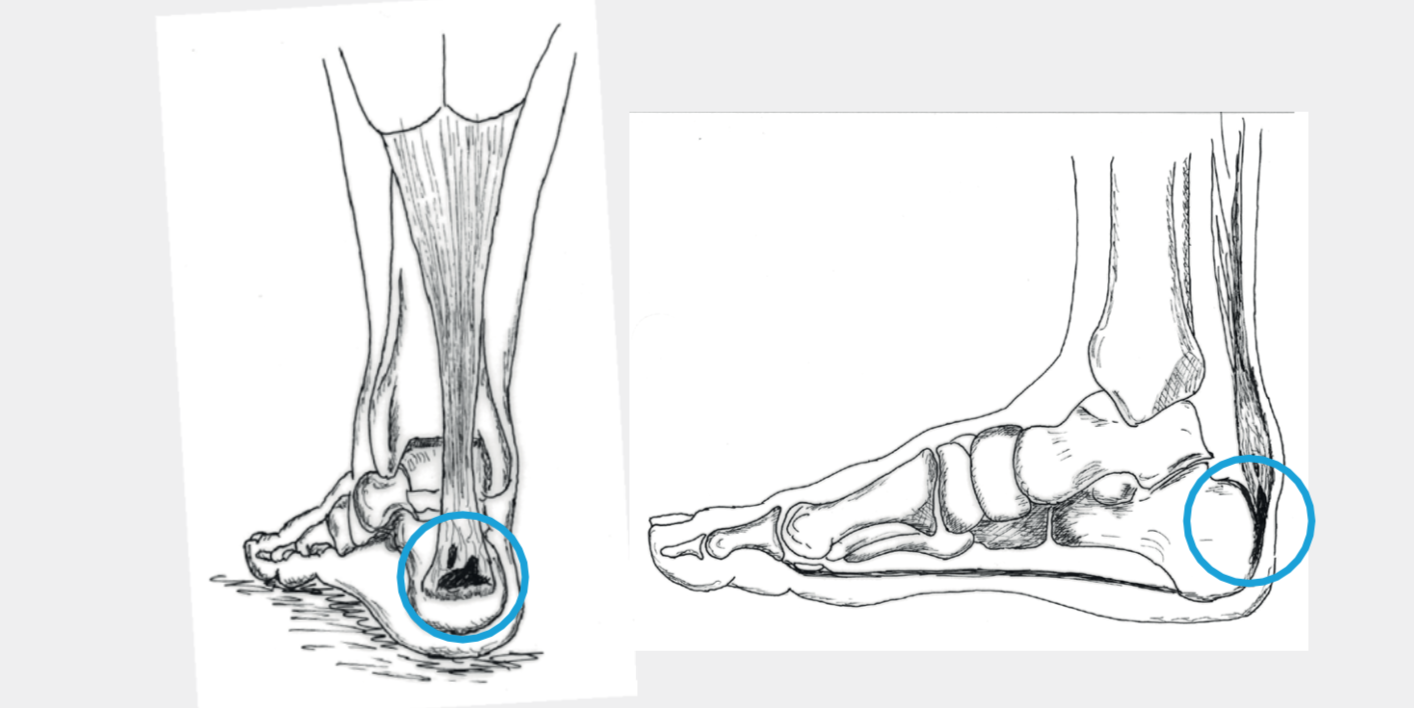
Abb. 2: Verkalkungen am Achillessehnenansatz

Abb 3: Haglund-Exostose
Gewisse Patienten haben eine sehr prominente Fersenbeinvorwölbung nach hinten aussen, genannt Haglundexostose (Abb. 3). Gelegentlich bereitet dieses «Überbein» Beschwerden, insbesondere in harten, geschlossenen Schuhen.
SYMPTOME
Bei einer Achillodynie treten regelmässig Schmerzen unter Belastung auf. Morgens sind die ersten Schritte nach dem Aufstehen ebenfalls sehr schmerzhaft und verringern sich im Verlauf der ersten Stunde, um dann im Verlaufe des Tages wieder zuzunehmen.
Auch Schmerzen am Achillessehnenansatz sind in der Regel belastungsabhängig. Hier kommen möglicherweise Probleme beim Tragen von harten, geschlossenen Schuhen dazu.
Die Haglundextose führt in erster Linie zu Druckproblemen im Schuhwerk.
UNTERSUCHUNG
Bei der Untersuchung zeigen sich prominente Knochenvorwölbungen. Neben der Fuss-Form wird vor allem die Länge der Achillessehne beurteilt, dies insbesondere bei gestrecktem Knie. Oft besteht eine leichte Verkürzung der Muskulatur und Sehne. Zur Festlegung des weiteren Vorgehens ist bei Achillodynien und Achillessehnenansatz-Beschwerden meistens auch ein MRI sinnvoll. Dabei lässt sich das genaue Ausmass der Degeneration bestimmen und die Gefahr eines möglichen Risses der Sehne abschätzen. Auch können gelegentlich Teilrisse der Sehne dargestellt werden, die durch eine klinische Untersuchung nicht zu entdecken sind.
BEHANDLUNG
A) Nicht operativ
1. Physiotherapie: Zuerst wird die chronische Entzündung des Gewebes um die Sehne herum lokal angegangen. Anschliessend ist vor allem auf Dehnung der Muskulatur wichtig und durch exzentrische Kräftigung (Bremskraft) kann die Sehne gezielt gestärkt werden. Entsprechende Übungen werden in der Physiotherapie instruiert, diese müssen dann täglich selbstständig durchgeführt werden.
2. Schuhe/Hilfsmittel: Achten Sie beim Schuhwerk auf eine gute Dämpfung und Stabilität. Diese Eigenschaften finden sich häufig bei Laufschuhen, welche zudem eine gute Abrollunterstützung aufweisen. Bei Beschwerden im Verlauf der Achillessehne kann eine spezielle Bandage Linderung bringen (Abb. 4 links). Bei Achillesansatzbeschwerden ist eine weiche und gut geformte Fersenkappe des Schuhs wichtig. Man kann versuchen, die Druckbelastung mit einem weichen Fersenkeil zu verändern (Abb. 4 rechts).
3. Stosswellentherapie: Stosswellen sind Schallwellen, die zu einer Reizung und somit zu einer vermehrten Durchblutung des veränderten Sehnengewebes führen. Dies fördert den Heilungsprozess und kann teilweise sogar zu einer Auflösung von Kalkablagerungen führen. Die Behandlung kann sehr schmerzhaft sein, sodass eine Probebehandlung sinnvoll ist, bevor man eine ganze Serie plant. Der wissenschaftliche Nachweis einer Wirkung ist unzureichend und deshalb übernimmt die Krankenkasse die Kosten in der Regel nicht.
4. Infiltrationstherapie:
Aufgrund ihrer sehnenschädigenden Wirkung sollten niemals Cortison-Präparate in oder direkt neben die Achillessehne gespritzt werden! Es gibt jedoch verschiedene andere Ansätze zur Infiltrationstherapie.
a) PRP-Infiltration: PRP (platelet rich plasma) wird durch Zentrifugation aus Blut gewonnen und enthält eine hohe Konzentration an Blutplättchen und Wachstumsfaktoren. Diese Wachstumsfaktoren sind bei Heilungsprozessen wichtig und scheinen auch eine positive Wirkung auf Sehnenveränderungen zu haben. Das PRP wird aus dem Blut des betroffenen Patienten gewonnen, es handelt sich also um körpereigene Wachstumsfaktoren, die in höherer Konzentration direkt an die veränderten Sehnenanteile gebracht werden.
b) Traumeel-Infiltration: Traumeel ist ein pflanzliches Präparat mit dem Hauptbestandteil Arnika. Bei vorübergehend gutem Ansprechen auf eine erste Infiltration kann diese mehrmals wiederholt werden.
c) Sklerosierungstherapie: Dabei handelt es sich um eine Ultraschall-gesteuerte Verödung von Gefässneubildungen, welche bei chronischen Entzündungen entstehen können und als Schmerzverursacher vermutet werden.
Da der positive Effekt dieser Infiltrationstherapien im Bereich der Achillessehne nicht wissenschaftlich erwiesen ist, übernimmt die Krankenkasse die Kosten in der Regel nicht.

Abb. 4: Weicher Fersenkeil und spezielle Bandage für die Achillessehne
B) Operativ
Wenn nach 3-6 Monaten keinerlei Verbesserung eintritt, kann ein operatives Vorgehen sinnvoll sein.
1. Debridement
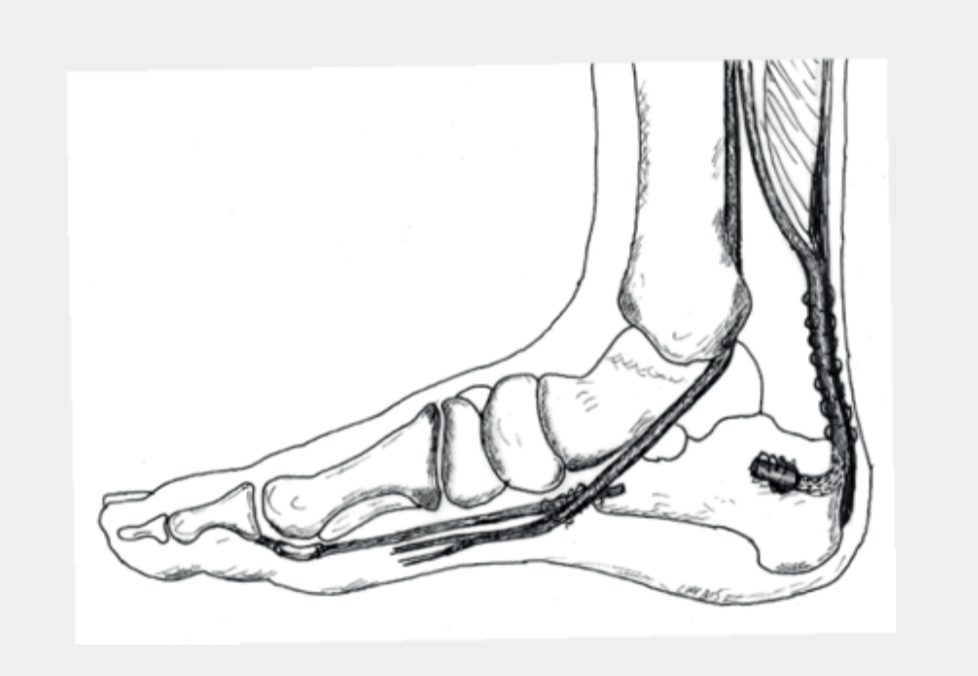
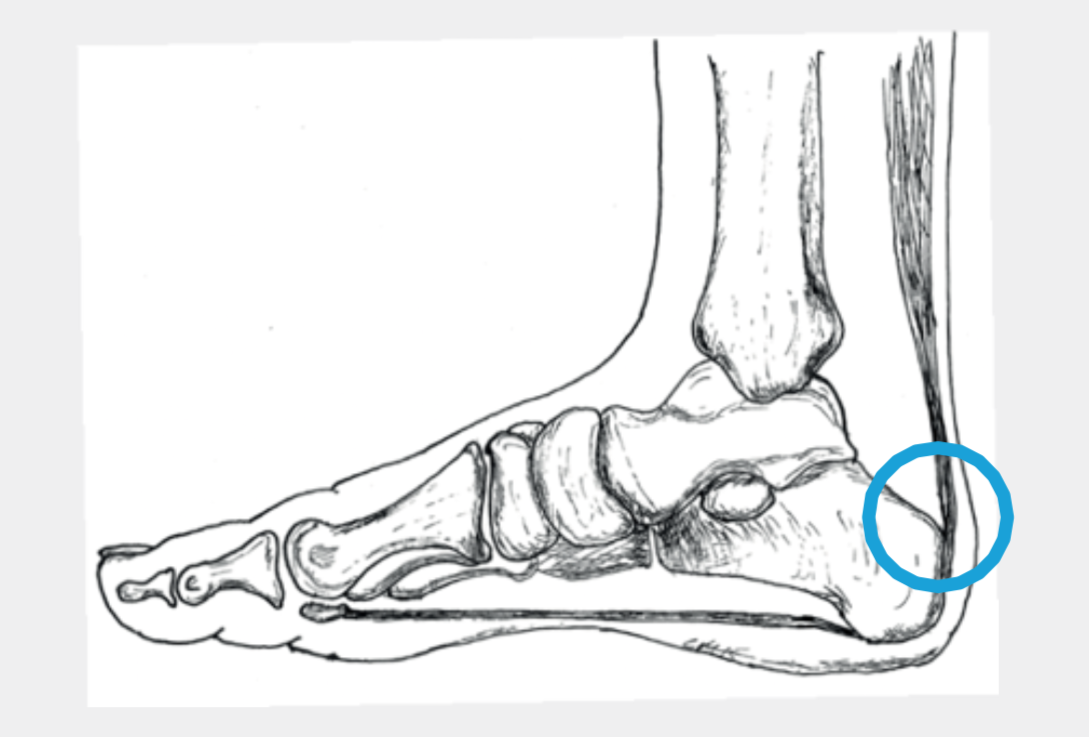
Hier werden als erstes die degenerativ veränderten Areale ausgeschnitten. Wenn der Sehnenansatz betroffen ist, werden hier Verkalkungen und Knochensporne entfernt. Anschliessend werden die Sehnenreste wieder vernäht und allenfalls mit Ankern am Knochen refixiert. Je nach Quantität und Qualität der noch verbleibenden Sehne braucht es gegebenenfalls weitere Massnahmen wie eine Verstärkungsplastik oder einen Sehnentransfer. Hier kommen verschiedene operative Techniken zur Anwendung. Als Sehnentransfer wird am häufigsten die lange Grosszehenbeugersehne verwendet. Durch bestehende Verbindungen zur anderen Zehenbeugersehne können Sie auch nach einer solchen Operation die Grosszehe noch beugen. Die Kraft ist leicht reduziert, was aber bei Alltagsaktivitäten nicht relevant ist. Höchstens junge, sehr sportliche Patienten spüren gelegentlich einen Unterschied. Die Nachbehandlung muss jeweils individuell abgestimmt werden. Eine Ruhigstellung in einem Vacoped über mehrere Wochen ist aber in jedem Fall notwendig.
WICHTIG: Die Rehabilitation nach Achillessehnen-Eingriffen ist langwierig, sie kann bis zu 2 Jahren dauern!
2. Haglundexostose
Wenn angepasstes Schuhwerk und ein Dehnen allfälliger Verkürzungen in der Wadenmuskulatur nicht zu einer Beschwerdebesserung führen, kann eine Haglund-Exostose operativ abgetragen werden. Die Nachbehandlung besteht ebenfalls aus einer Ruhigstellung in einem Vacoped, in der Regel jedoch weniger lang als bei Eingriffen an der Sehne selbst. Auch sind der Arbeitsausfall und die Sportpause kürzer.
Kelly Keck Osteotomie:
In gewissen Situationen gibt es die Möglichkeit der indirekten Abtragung von Knochenspornen mit gleichzeitig leichter Entlastung der Achillessehne, ohne dass dabei an der Sehne selbst operiert wird. Dies ist in der Regel mit einer insgesamt etwas kürzeren Rehabilitationsphase verbunden. Es wird von der Aussenseite her ein Keil aus dem Fersenbein entfernt und der Knochen dann mit Klammern, einer Platte und/oder Schrauben wieder fixiert. Die Nachbehandlung erfolgt mit einer Ruhigstellung in einem Vacoped und Teilbelastung über 6 Wochen. Danach kann die Belastung relativ rasch gesteigert werden.
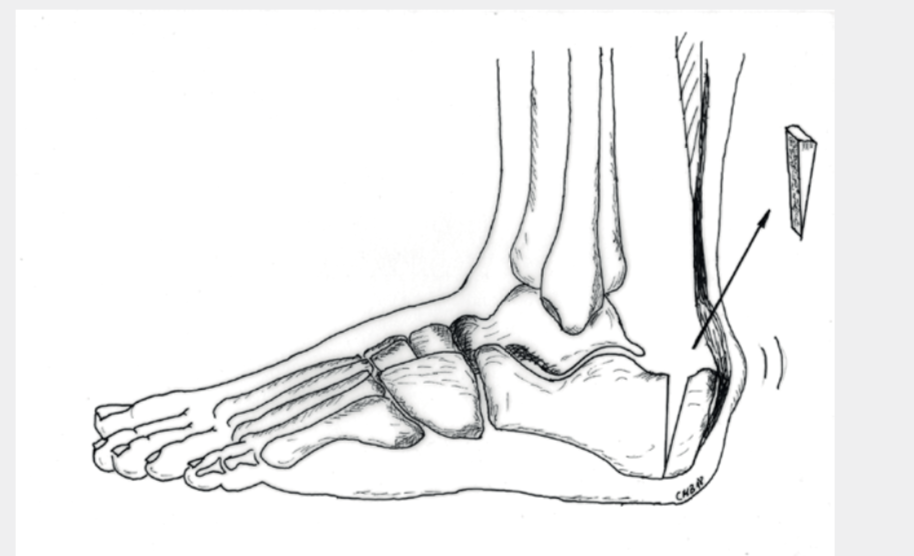
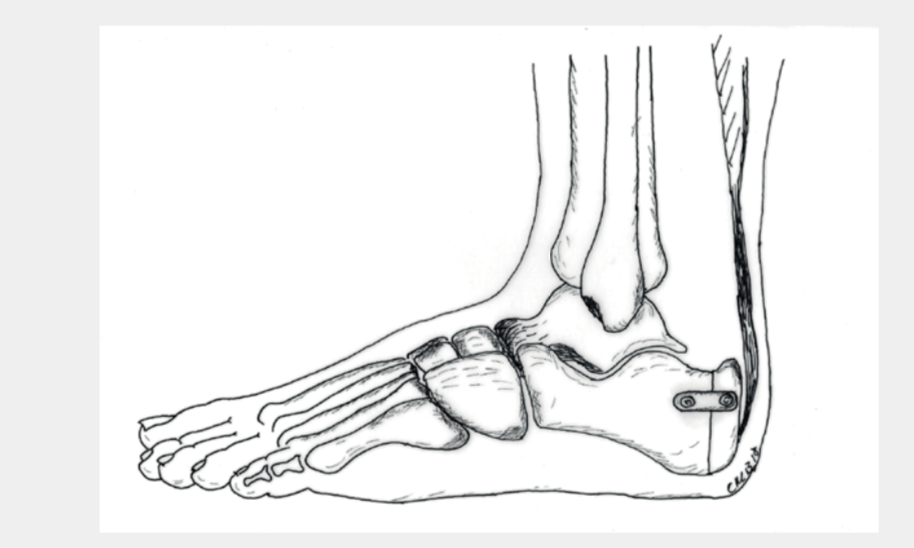
RISIKEN UND KOMPLIKATIONEN
Bei jeder Operation bestehen gewisse Risiken. Komplikationen können während oder nach der Operation auftreten und den Heilungsverlauf verzögern oder eine weitere Operation notwendig machen. Sie sind bei Operationen nie ganz auszuschliessen, auch wenn sie bei Fusseingriffen selten sind. Zusammengefasst sind dies:
- Wundheilungsstörungen
- Infektionen
- Gefässverletzungen,Nachblutung,Bluterguss,Blutverlust
- Verletzung von Nerven
- Verletzung von Sehnen
- Thrombose, Lungenembolie
- Spannungsverlust mit Kraftdefizit oder erneuter Sehnenriss
- Pseudarthrose (fehlende Knochenheilung), Korrekturverlust
- Störendes Osteosynthesematerial (Schrauben, Platte, Klammern)
- CRPS (Complex Regional Pain Syndrom)
- Restbeschwerden
NACHBEHANDLUNG
Die Operation ist nur ein Teil der ganzen Behandlung. Wesentlich zum Gelingen trägt die Nachbehandlung bei. Es ist wichtig, dass Sie wissen, was Sie beachten und eventuell vermeiden sollten.
Die funktionelle Nachbehandlung beginnt bereits am Tag nach der Operation. Die Mobilisation erfolgt mit einem speziellen Stiefel (Vacoped, Abb. 8). Je nach Operation darf das betroffene Bein mehr oder weniger belastet werden. Gelegentlich wird von einer Spitzfussstellung ausgehend über 6 Wochen die Fussstellung wieder auf eine normale Stellung gebracht (3 Wochen 30°, dann 3 Wochen 15°).
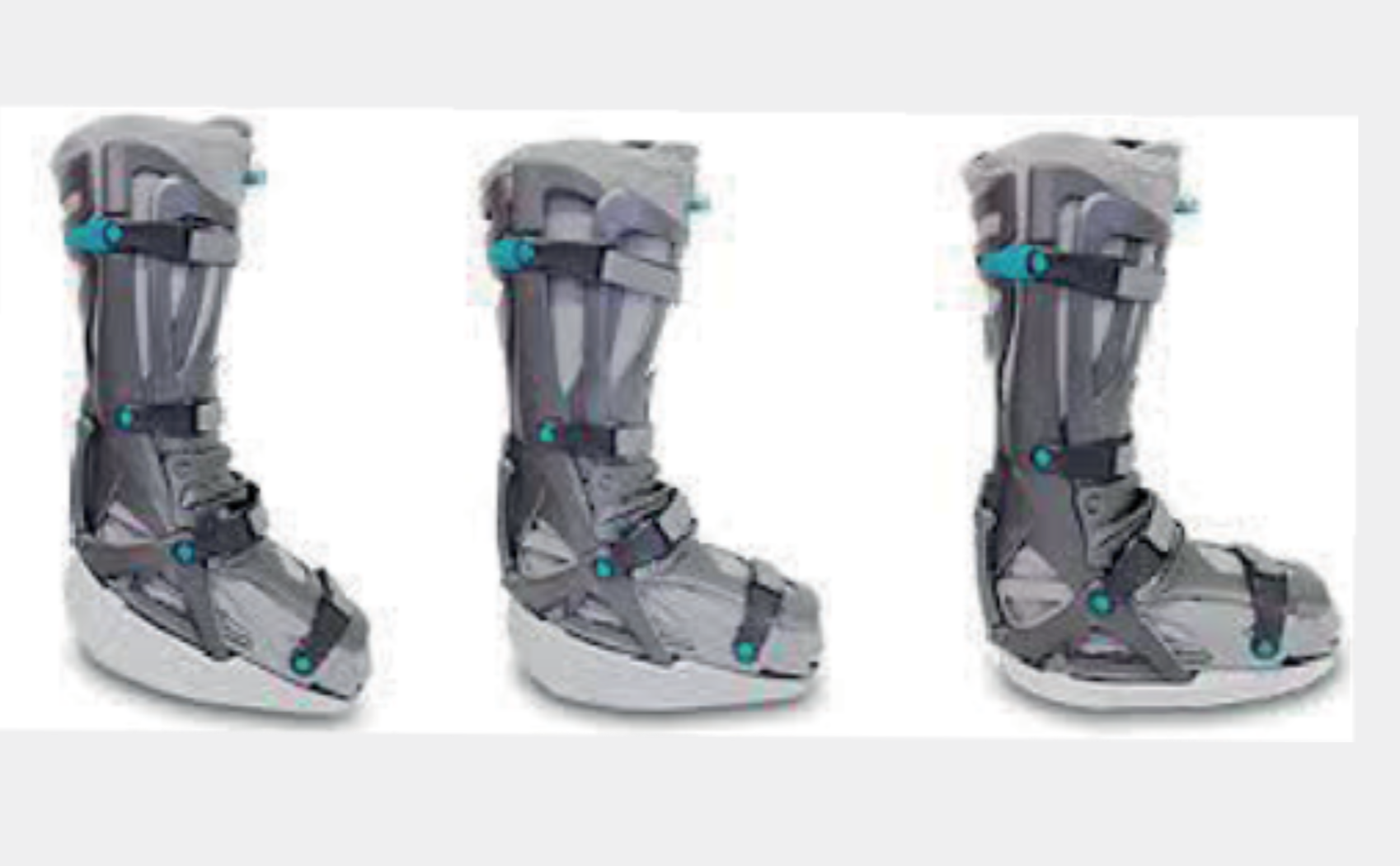
Abb. 8: VACOped mit Änderung der Position von Spitzfuss bis Normalstellung
Verband und Wundpflege
Wunden brauchen in erster Linie Ruhe. Es reicht, den Verband alle 2-3 Tage zu wechseln. Falls der Verband durchgeblutet ist, muss dieser frühzeitig gewechselt werden. Ein feuchtes Milieu ist schlecht für die Wundheilung.
Entfernen Sie immer den ganzen Verband beim Wechsel. Falls gewünscht, darf die Wunde desinfiziert werden (wobei dies nicht notwendig ist). Warten Sie, bis das Desinfektionsmittel getrocknet ist. Bedecken Sie die Wunde mit sterilen Kompressen und wickeln Sie den Fuss mit einer selbsthaftenden oder elastischen Binde ein. Der neue Verband muss trocken sein und darf nicht verrutschen. Verwenden Sie keine Salben oder Puder direkt auf der Wundfläche, solange die Fäden noch nicht entfernt wurden!
Wenn die Wunde trocken ist, reicht ein normales Pflaster (Schnellverband). Eine elastische Binde kann das operierte Areal etwas schützen und polstern. Die noch vorhandene Schwellung wird dadurch auch reduziert.
Wenn Sie nicht sicher sind, ob alles normal ist, können Sie sich an Ihre Hausärztin/Ihren Hausarzt oder direkt an uns wenden.
Die Fäden können ca. 2 Wochen nach der Operation entfernt werden, in der Regel geschieht dies durch die Hausärztin/den Hausarzt.
Schwellung und Schmerzen
Nach einer Operation ist der betroffene Fuss stets mehr oder weniger geschwollen. Diese Schwellung kann über Wochen (bis zu 12 Monaten) immer wieder auftreten. Die wirkungsvollste Massnahme ist das Hochlagern des Beines. Insbesondere in den ersten 2-3 Wochen nach der Operation ist dies wichtig. Danach ist es sinnvoll, sich mehrmals am Tag zu bewegen (Gehen, weniger Stehen), aber nur für kurze Zeit. Wenn der Fuss/die Wade spannt und zu schmerzen beginnt, ist dies ein Zeichen, das Bein wieder hochzulagern.
Schmerzen im operierten Fuss können aber trotz dieser Massnahmen in den ersten Tagen und Wochen nach der Operation auftreten. Dagegen können Sie die von uns mitgegebenen Schmerzmittel einnehmen.
Belastung
Die erlaubte Belastung des Fusses richtet sich nach der durchgeführten Operation. Zum Schutz und zur Vereinfachung der Mobilität haben Sie einen Vacoped erhalten (Abb. 7). Dieser muss während der ersten 6 Wochen konsequent getragen werden. Je nach Operation wurde eine Teilbelastung empfohlen oder eine Vollbelastung erlaubt.
Am Anfang sollte das Aufstehen auf ein Minimum beschränkt werden. Zum einen besteht eine starke Schwellungstendenz des Fusses, zum anderen können durch zu langes Stehen und Gehen Nachblutungen im Wundbereich auftreten. In den ersten 2 Wochen (bis zur Wundheilung) ist daher in der Regel eine Teilbelastung empfohlen.
Teilbelastung
Der Fuss darf mit etwa 15-25 kg belastet werden. Dies entspricht in etwa dem Gewicht des Beines und heisst, dass Sie immer die Stöcke benutzen müssen. Um dies korrekt umsetzen zu können, werden Sie von unseren Physiotherapeuten und Physiotherapeutinnen instruiert. Es ist wichtig, dass Sie mit den Stöcken auch einige Schritte auf der Treppe selbständig gehen können.
Vollbelastung
Sobald es die Schmerzen zulassen, dürfen Sie den Fuss voll belasten. Die Stöcke dienen hauptsächlich der Gangsicherheit und können zuhause langsam weggelassen werden. Ausserhalb des Hauses ist es trotzdem sinnvoll, die Gehstöcke mitzunehmen.
Körperpflege
Solange die Fäden noch in der Wunde sind, d.h. in der Regel in den ersten 2 Wochen, sollte der operierte Fuss beim Duschen mit einem Plastiksack geschützt werden. Am einfachsten wird der Plastiksack über den Vacoped gezogen. Sobald die Hautfäden entfernt sind, darf Wasser auf die Wunde kommen, sofern die Wunde trocken und verschlossen ist.
Thromboseprophylaxe
Die Thromboseprophylaxe beginnt schon während des Spitalaufenthalts. Je nach Operation muss diese Prophylaxe weitergeführt werden. In den meisten Fällen kommen bei uns Fragmin 5000 IE Fertigspritzen zur Anwendung. Diese werden einmal täglich selbst verabreicht. Sie werden während Ihres Aufenthaltes von unserem Pflegepersonal instruiert und erhalten von uns eine Anleitung.
Wenn Sie Mühe haben mit dem Verabreichen der Thrombose-Spritzen, dürfen Sie nach Rücksprache mit der Hausärztin/dem Hausarzt nach der Fadenentfernung und bei abgeschwollenen Weichteilen auf Tabletten (Rivaroxaban) umsteigen.
Wie lange die Thromboseprophylaxe notwendig ist, hängt von der Operation und den individuellen Risiken ab. Sie kann beendet werden, sobald der Vacoped nicht mehr getragen werden muss und eine Vollbelastung resp. ein stockfreies Gehen möglich ist. Dies kann bis zu 6–8 Wochen dauern.
Arbeitsfähigkeit
Nach einer Operation ist eine Ruhephase wichtig. In den ersten 2 Wochen sollten Sie sich schonen und nicht arbeiten. Wie lange Sie vollständig arbeitsunfähig sein werden, hängt zum einen von der Art der Operation und zum anderen von Ihrem Belastungsprofil ab. Es ist oft auch möglich, zusammen mit dem Arbeitgeber vorübergehend eine weniger belastende Arbeit zu finden. So ist eine frühere Wiederaufnahme der Arbeit möglich.
Das Arbeitsunfähigkeitszeugnis, welches Sie von uns erhalten, ist eine vorläufige Einschätzung. Das Zeugnis kann verlängert werden, sollten Sie nach Ablauf dieser Zeit noch nicht in der Lage sein, die Arbeit wiederaufzunehmen. In diesem Fall melden Sie sich bei Ihrer Hausärztin/Ihrem Hausarzt oder bei uns.
Wenn Sie sich vor Ablauf dieser Zeit bereits wieder voll arbeitsfähig fühlen, dürfen Sie die Arbeit auch vorher wieder aufnehmen.
Autofahren
Ab wann Sie wieder Auto fahren können, hängt von der Operation, der operierten Seite und der Art des Fahrzeugs (Automat oder geschalten) ab. Solange sie den Vacoped tragen und/oder Gehstöcke benutzen, müssen Sie auf das Autofahren verzichten (Ausnahme: linker Fuss und Automat). Wie weit danach die Fahrtüchtigkeit wiedergegeben ist, liegt in der eigenen Verantwortung. Wir empfehlen im Zweifelsfalle oder bei Unsicherheit das Auto noch stehen zu lassen.
Nachkontrollen
Ca. 6-8 Wochen nach der Operation wird eine Kontrolle bei Ihrem Operateur erfolgen. Dort wird das weitere Vorgehen festgelegt. In der Regel können danach der Vacoped entwöhnt und die Gehstöcke mehr und mehr weggelassen werden. Das Weiterführen der Physiotherapie ist wichtig.
Etwa drei Monate nach der Operation können die meisten Alltagsaktivitäten wiederaufgenommen werden. Wann welche sportlichen Aktivitäten wieder möglich sind, sollten Sie in der Nachkontrolle fragen. Wichtig ist, dies auch mit der Physiotherapeutin/dem Physiotherapeuten zu besprechen. Sportliche Aktivitäten sollten langsam gesteigert werden, um nicht eine Überlastung nach der Sportpause zu provozieren.