- Home
- Osteochondrale Läsionen am Talus
Osteochondrale Läsionen am Talus
DEFINITION/ENTSTEHUNG
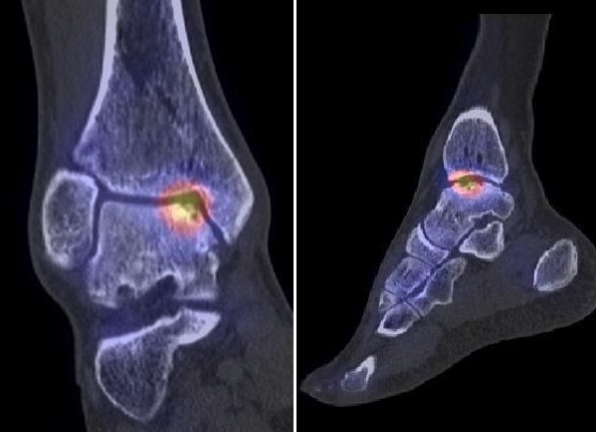
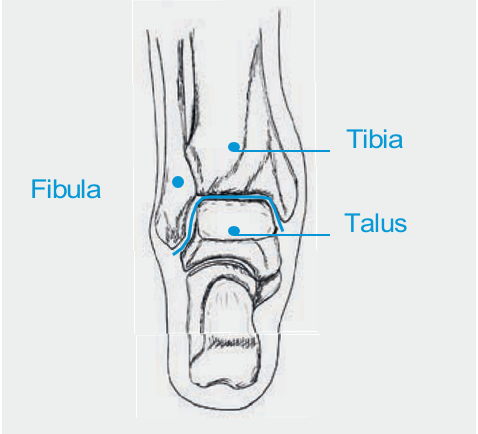
Osteochondrale Läsionen sind Schäden an der Knorpel-Knochengrenze im Gelenk. Am oberen Sprunggelenk (OSG) betreffen diese Schäden meis tens den Talus (Abb. 1). Mögliche Ursachen sind akute Verletzungen (z.B. Misstritte), chronische Instabilitäten oder eine Minderdurchblutung des Knochens. Ungünstige Achsenverhältnisse am Rückfuss können die Entstehung solcher Läsionen ebenso begünstigen. Es können aber auch Osteochondrale Läsionen gefunden werden ohne vorhergehende Verletzung und ohne fassbare Ursache, insbesondere bei Kindern und Jugendlichen.
Wenn sich einmal Risse im Knorpel gebildet haben, kann Gelenksflüssigkeit durch den Knorpel in den Knochen gelangen. Es kann zu einem Ventilmechanismus kommen, sodass immer mehr Flüssigkeit in den Knochen gedrückt wird und nicht mehr zurück ins Gelenk findet. So entstehen Zysten im Knochen. In diesen Zysten findet keine Durchblutung mehr statt und der darüber liegende Knorpel geht zunehmend zugrunde, es bildet sich ein Teufelskreis. Es können sich zudem Knorpel- und Knorpel-Knochen-Fragmente lösen und diese schwimmen dann frei im Gelenk (sogenannte Gelenksmaus). Freie Fragmente im Gelenk können dann wiederum Blockaden auslösen, einklemmen und das Gelenk weiter schädigen. Im Endstadium führt eine osteochondrale Läsion somit zu einer Arthrose. Die klinische Erfahrung zeigt, dass nicht alle osteochondralen Läsionen zu Problemen führen. Gelegentlich handelt es sich um Zufallsbefunde und auch ohne Therapie muss es nicht zu einer Verschlechterung kommen, insbesondere bei Patienten, die kaum Beschwerden haben.
SYMPTOME
Die meisten Patienten klagen über Schmerzen und Schwellungen im Bereich des Innen- oder Aussenknöchels vor allem nach Belastungen (Sport, längeres Gehen etc.). Es kann sich eine Bewegungseinschränkung bemerkbar machen und gelegentlich berichten die Patienten über blockadeähnliche Gefühle.
UNTERSUCHUNG
Bei der Untersuchung kann sich eine Schwellung zeigen oder es bestehen druckempfindliche Stellen. Eine Bewegungseinschränkung kann überprüft werden. Möglicherweise zusätzlich bestehende Probleme, wie z.B. eine Instabilität, werden untersucht. Oft ist die klinische Untersuchung aber unspezifisch und es braucht weitere Abklärungen.
Als erstes wird in der Regel ein Röntgenbild gemacht. Dort lassen sich grössere Läsionen bereits erkennen (Abb. 2). Kleinere Läsionen sind manchmal nur zu erahnen oder sogar gar nicht zu erkennen. In diesen Fällen kann ein MRI weiterhelfen, da bereits kleine Veränderungen ersichtlich werden. Gelegentlich kommen Patienten direkt mit dem MRI, das aus einem anderen Grund durchgeführt wurde und es handelt sich um einen Zufallsbefund.
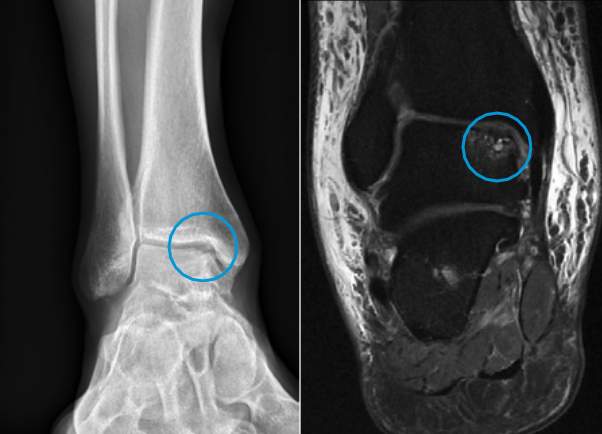
Abb. 2: Röntgenbild (links) und MRI 8rechts) mit osteochondraler Läsion am Talus
Zur Beurteilung der Grösse und Aktivität der Osteochondralen Läsionen ist das SPECT/CT sehr hilfreich (Abb. 3). Dieses wird in der Regel angefertigt, um dann zu entscheiden, welche Behandlung Sinn macht.
Abb. 3: SPECT/CT mit osteochondraler Läsion am Talus
BEHANDLUNG
A) Nicht operativ
Nicht jede Osteochondrale Läsion macht Beschwerden. In dieser Situation muss keine operative Behandlung erfolgen, man kann den natürlichen Verlauf abwarten. Es gibt keine Hinweise dafür, dass diese Läsionen fortschreiten und Probleme verursachen müssen.
B) Operativ
Wenn eine Osteochondrale Läsion Beschwerden verursacht, dann ist die Operation eine sinnvolle Behandlung. Dabei gibt es verschiedene Möglichkeiten:
Arthroskopie und Mikrofrakturierung: Bei kleinen Läsionen kann eine Arthroskopie mit Debridement erfolgen. Dabei werden die defekten Knorpel und Knochenanteile entfernt. Anschliessend wird der gesunde darunter liegende Knochen angebohrt (Mikrofrakturiert), damit neue Zellen in den Defekt wandern und Ersatzknorpel gebildet wird. Nach der Operation erfolgt die Ruhigstellung in einem Vacoped, wobei im Rahmen der Physiotherapie das Gelenk rasch wieder bewegt werden soll, allerdings ohne Belastung. Wichtig ist es, in den ersten 6 Wochen eine Teilbelastung von 15 kg einzuhalten, damit sich Ersatzknorpel bilden kann.
Offene Auffüllung und Deckung: Bei grösseren Läsionen reicht das arthroskopische Anfrischen nicht mehr. Über einen grösseren Schnitt muss der Defekt dargestellt und gut angefrischt werden (Abb. 4). Nach Entfernung des defekten Knorpel- und Knochenmaterials bleibt ein Loch im Knochen zurück. Dieses wird aufgefüllt und anschliessend ein «Fliess» darauf geklebt (Abb. 5). In diese Matrix können dann wiederum neue Zellen einwandern und es bildet sich ein Ersatzknorpel. Je nach Lage des Defektes verhindert der Innen- oder Aussenknöchel den Zugang zur Läsion. Dann muss der Knöchel weggeklappt werden. Dazu muss der Knochen durchtrennt werden. Am Schluss der Operation wird der Knöchel mit Schrauben oder einer Platte und Schrauben wieder fixiert (Abb. 6). Nach der Operation erfolgt die Ruhigstellung in einem Vacoped (wichtig, damit die aufgeklebte Matrix nicht weggeschert wird). In den ersten 6 Wochen muss eine Teilbelastung von max. 15 kg eingehalten werden.

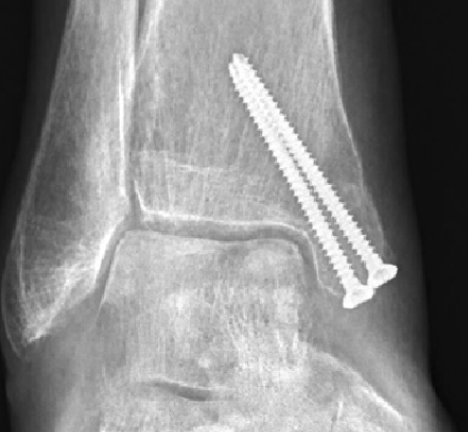
Abb. 6: Fixierung des Innenknöchels mit 2 Schrauben
Weitere zusätzliche Eingriffe: Falls sich eine mögliche Ursache für die Osteochondrale Läsion finden lässt, wie zum Beispiel ungünstige Achsenverhältnisse oder eine Instabilität, sollte gleichzeitig zur Behandlung der Osteochondralen Läsion eine Achsenkorrektur, Stabilisierung etc. durchgeführt werden.
RISIKEN UND KOMPLIKATIONEN
Komplikationen und Risiken können während oder nach der Operation auftreten und den Heilungsverlauf verzögern oder eine weitere Operation notwendig machen. Sie sind bei Operationen nie ganz auszuschliessen, auch wenn sie bei Fusseingriffen selten sind. Zusammengefasst sind dies:
Wundheilungsstörungen
Infektionen
Gefässverletzungen, Nachblutung, Bluterguss, Blutverlust – Verletzung von Nerven
Pseudarthrose (fehlende Knochenheilung)
Störendes Osteosynthesematerial (Schrauben, Platten)
Thrombose, Embolie
Restbeschwerden, trotzdem zunehmende Arthrose
NACHBEHANDLUNG
Die Operation ist nur ein Teil der ganzen Behandlung. Wesentlich zum Gelingen trägt die Nachbehandlung bei. Es ist wichtig, dass Sie wissen, was Sie beachten und eventuell vermeiden sollten.
Verband und Wundpflege
Während der Zeit im Spital wird Ihnen gezeigt, wie die Wunde zu pflegen ist. Solange die Wunde noch nicht ganz trocken ist (Wundsekret/Blut), sollte der Verband täglich gewechselt werden. Verwenden Sie keine Salben oder Puder direkt auf der Wundfläche, solange die Fäden noch nicht entfernt wurden! Eine Desinfektion ist nicht notwendig. Entfernen Sie immer den ganzen Verband beim Wechsel. Der neue Verband muss trocken sein und darf nicht verrutschen.
Wenn die Wunde trocken ist, reicht ein normales Pflaster (Schnellverband). Eine elastische Binde kann das operierte Areal etwas schützen und polstern. Die noch vorhandene Schwellung wird dadurch auch reduziert. Wenn Sie nicht sicher sind, ob alles normal ist, können Sie sich an Ihren Hausarzt oder direkt an uns wenden.
Die Fäden können ca. 2 Wochen nach der Operation entfernt werden, in der Regel geschieht dies durch den Hausarzt.
Schwellung und Schmerzen
Nach einer Operation ist der betroffene Fuss stets mehr oder weniger geschwollen. Diese Schwellung kann über Wochen (bis zu 6 Monaten) immer wieder auftreten. Die wirkungsvollste Massnahme ist das Hochlagern des Beines. Es ist sinnvoll, sich mehrmals am Tag zu bewegen (Gehen, weniger Stehen), aber nur für kurze Zeit. Wenn der Fuss spannt und zu schmerzen beginnt, ist dies ein Zeichen, das Bein wieder hoch zu lagern.
Wichtig zu wissen ist, dass generell nach Fussoperationen eine Schwellungsneigung des Fusses besteht. Diese Reaktion ist normal und verschwindet nach 6 bis 12 Monaten wieder.
Schmerzen im operierten Fuss können aber trotz dieser Massnahmen in den ersten Tagen und Wochen nach der Operation auftreten. Dagegen können Sie die von uns mitgegebenen Schmerzmittel einnehmen.
Belastung
Die erlaubte Belastung des Fusses richtet sich nach der durchgeführten Operation. Zum Schutz und zur Vereinfachung der Mobilität haben Sie einen speziellen Schuh erhalten (Abb. 7). In der Regel wird darin eine Teilbelastung von 15 kg empfohlen.
Teilbelastung
Der Fuss darf mit 15 kg belastet werden. Dies entspricht in etwa dem Gewicht des Beines und heisst, dass Sie immer die Stöcke benutzen müssen. Um dies korrekt umsetzen zu können, werden Sie von unseren Physiotherapeuten und Physiotherapeutinnen instruiert. Es ist wichtig, dass Sie mit den Stöcken auch einige Schritte auf der Treppe selbständig gehen können.
Körperpflege
Solange die Fäden noch in der Wunde sind, d.h. in der Regel in den ersten 2 Wochen, sollte der operierte Fuss mit einem Plastiksack geschützt werden. Am einfachsten wird der Plastiksack über den Spezialschuh gezogen. Sobald die Hautfäden entfernt sind, können Sie ohne weitere Vorsichtsmassnahmen duschen und baden. Falls Sie einen Gips erhalten haben, sollten Sie diesen mit einem Plastiksack vor Wasser schützen.
Thromboseprophylaxe
Die Thromboseprophylaxe beginnt schon während des Spitalaufenthalts. Je nach Operation muss diese Prophylaxe weitergeführt werden. In den meisten Fällen kommen bei uns Clexane 40-mg-Fertigspritzen zur Anwendung. Sie werden einmal täglich vom Patienten selbst verabreicht. Sie werden während Ihres Aufenthaltes von unserem Pflegepersonal instruiert.
Wie lange die Spritzen verabreicht werden müssen, hängt von der Operation und den individuellen Risiken ab und ist bis zur Vollbelastung resp. bis zum stockfreien Gehen nötig. Dies heisst in der Regel 6–8 Wochen.
Arbeitsfähigkeit
Nach einer Operation ist eine Ruhephase wichtig. In den ersten 2 Wochen sollten Sie sich schonen und nicht arbeiten. Wie lange Sie vollständig arbeitsunfähig sein werden, hängt zum einen von der Art der Operation und zum anderen von Ihrem Belastungsprofil ab. Es ist meistens auch möglich, zusammen mit dem Arbeitgeber vorübergehend eine weniger belastende Arbeit zu finden. So ist eine frühe Wiederaufnahme der Arbeit möglich.
Das Arbeitsunfähigkeitszeugnis, welches Sie von uns erhalten, ist eine vorläufige Einschätzung. Das Zeignis kann verlängert werden, sollten Sie nach Ablauf dieser Zeit noch nicht in der Lage sein, die Arbeit wieder aufzunehmen. In diesem Fall melden Sie sich bei Ihrem Hausarzt oder bei uns.
Wenn Sie sich vor Ablauf dieser Zeit bereits wieder voll arbeitsfähig fühlen, können Sie die Arbeit auch vorher schon wieder aufnehmen.
Autofahren
Ab wann Sie wieder Auto fahren können, hängt von der Art der Operation ab. Solange der Fuss nicht voll belastet werden darf (resp. Sie Gehstöcke benutzen), müssen Sie auf das Autofahren verzichten. Wie weit danach die Fahrtüchtigkeit wieder gegeben ist, liegt im eigenen Ermessen. Wir empfehlen im Zweifelsfalle oder bei Unsicherheit das Auto noch stehen zu lassen.
Nachkontrollen
Sechs Wochen nach der Operation wird eine Kontrolle (je nach durchgeführter Operation mit Röntgen) bei Ihrem Operateur erfolgen. Danach wird das weitere Vorgehen festgelegt.
Etwa drei Monate nach der Operation können die meisten Alltags-Aktivitäten wieder aufgenommen werden. Sportliche Aktivitäten sollten erst nach 3–4 Monaten langsam gesteigert werden, um nicht eine Überlastung nach der Sportpause zu provozieren.
als pdf zum downloaden: Osteochondrale Läsionen